今年的3月14日为全球第19个“世界肾脏日”,世界肾脏日官网、国际肾脏病学会公布了2024年世界肾脏日的主题“全民肾脏健康:推进公平的医疗服务和优化的药物治疗实践” (Kidney Health for All:Advancing equitable access to care and optimal medication practice)。

据估计,2019年,慢性肾脏病(CKD)将影响全球超过8.5亿人,导致310多万人死亡。目前,肾脏病是第八大死亡原因,如果不加以解决,预计到2040年,它将成为第五大死亡原因。
在过去的三十年中,CKD治疗工作的重点是准备和提供肾脏替代疗法。然而, 最近的治疗理念为预防或延缓疾病进展,减轻心血管疾病等并发症,最终提高CKD患者的生活质量,延长寿命 。
世界肾脏日官网提出,CKD的一级和二级预防需要有针对性的卫生政策,将肾脏保健全面纳入现有的卫生计划,确保肾脏保健的资金,并向公众和医疗保健工作者传播肾脏保健知识。应实施公平的肾脏疾病筛查,提供早期诊断工具和可持续的优质治疗,以预防CKD或其进展。
为推动我国CKD筛查计划,2022年6月由四川大学华西医院慢性肾脏病管理中心牵头,结合我国国情,针对初诊医生和基层医疗机构,提出了基于个体化筛查模式的《中国成人CKD及其并发症早期筛查临床路径专家建议(2023版)》。该建议重点讨论了CKD筛查的目标、概念与模式、筛查的目标人群、方法及频率、筛查后的诊断和评估、并发症的早筛路径。
成人CKD早期筛查的目标人群是基于循证医学证据的我国CKD发生的高危人群,包括:老年(年龄≥65岁);来自社会经济落后或卫生医疗条件差的地区;肾脏病家族史;糖尿病;高血压;心脑血管疾病;高尿酸血症;肥胖;先兆子痫;长期服用可能影响肾脏的药物;长期吸烟者;长期暴露于特定的化学物品或环境中(高危职业或环境暴露);泌尿系统结石或梗阻性肾病;急性肾损伤病史;容易继发CKD的系统性或全身性疾病(如系统性红斑狼疮、血液系统肿瘤等);容易继发CKD的慢性传染性或感染性疾病(如人类免疫缺陷病毒、乙型或丙型肝炎病毒感染等);低出生体重;先天性泌尿系统发育异常(如孤立肾或尿路畸形);可能继发CKD的地区性疾病(如血吸虫、疟疾)。
尿常规
ACR:当随机尿液标本的ACR结果>30 mg/g(或3 mg/mmol)时,需于次日留取晨尿标本再行此项检查。临床医师需排除假性蛋白尿的影响因素,如未清洁留取的尿标本、尿路感染、前列腺炎、女性月经、妇科炎症影响等,必要时再次取样复核。
血清肌酐 和(或)血清胱抑素C检测。对于高龄老年、肌肉含量降低或过高、营养不良、肝功能障碍、截肢或神经肌肉疾病、合并影响肌酐排泄药物、高蛋白膳食或素食者,建议采用血肌酐联合血清胱抑素C的CKD-EPIcr-cyst公式评估GFR。
无创早期筛查手段包括尿液视黄醇结合蛋白、α1微球蛋白和β2微球蛋白等肾小管损伤标志物针对疑似遗传性肾病或具有肾病家族史的患者结合化验指标可进一步进行基因筛查。
对于CKD高危人群,专家组建议每6-12个月进行1次尿常规、ACR和肾功能检测,开展CKD防治知识的宣教。对于不伴CKD高危因素的人群,建议每年进行1次尿常规、ACR和肾功能检测。筛查开始时机、检测频率及终止时机应基于危险因素、患者意愿及预期寿命个体化调整。CKD早期筛查临床路径见下图。
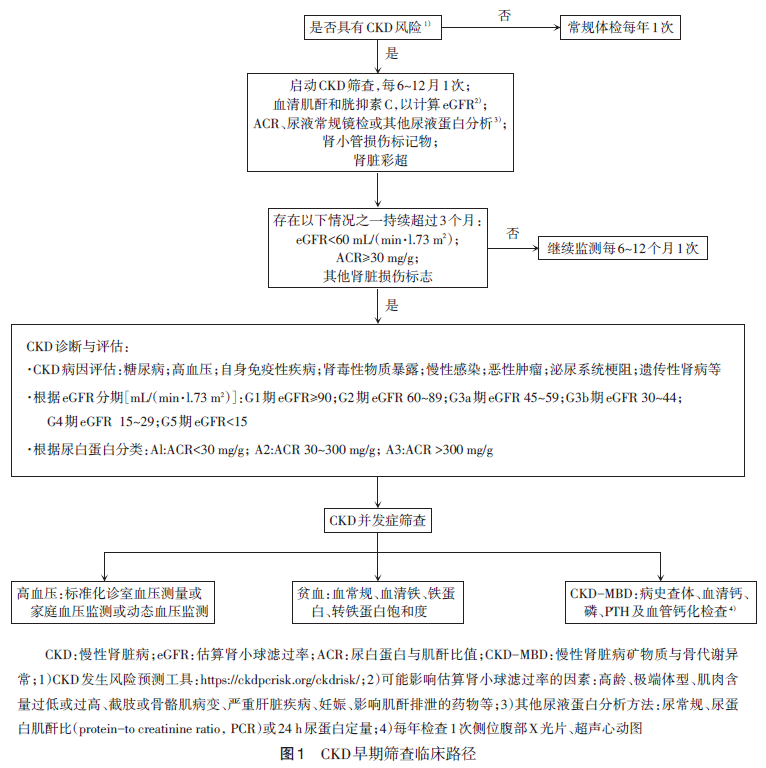
mALB是公认的反映早期肾损伤的标志物,对于门诊患者,通常同时检测尿肌酐以对mALB进行校正,出具其比值ACR。一般认为患者在3个月内多次测量UACR,若有2次以上异常,并排除感染等其他因素,可考虑诊断蛋白尿。临床上常将UACR 30~300 mg/g 称为微量白蛋白尿,UACR>300 mg/g 称为大量白蛋白尿。
转铁蛋白相对分子质量为75kd,在生理情况下,受肾小球滤过膜负电荷屏障的静电同性排斥作用不容易滤过。病理情况下,肾小球滤过膜负电荷下降时,转铁蛋白从肾小球滤过膜滤出,又很难全部被肾小管重吸收,结果会出现在终尿中。T2DM患者TRU升高比白蛋白早,是因为转铁蛋白带有较少负电荷,受到的电荷排斥力较白蛋白小,更容易漏出,因而能敏感地反映肾小球电荷屏障的受损。
IgG相对分子质量为150 000,在生理情况下,受肾小球滤过膜选择性屏障作用,IgG不容易滤过。病理情况下,肾小球滤过膜受损和孔径变大时,IgG会滤出进入原尿,而不被肾小管重吸收,使终尿中IgG 含量升高。A1M是一种小分子糖蛋白,相对分子质量约为33 000,最初从肾小管功能障碍患者的尿液中分离而来,主要由肝细胞和淋巴细胞合成。A1M产生量恒定,原尿中的绝大部分被肾小管重吸收降解,尿中排出量受尿液pH变动影响较小,比白蛋白更早出现在糖尿病患者的尿液中,被认为是肾小管损伤的特异性标志蛋白。共识推荐对G(3a~5)A1 期DKD 患者,即尿白蛋白阴性的DKD 患者,采用任意时点尿(首选第一次晨尿)检测A1M,进行肾小管病变筛查。BMG主要由淋巴细胞产生,肝脏是其合成的主要器官。BMG主要从肾脏排泄,95%循环BMG可经肾小球自由滤过,几乎全部由近端肾小管重吸收降解,因此正常人尿中BMG含量很低。尿BMG是诊断近曲小管损害敏感而特异的指标,当近曲小管轻度受损时,尿BMG明显增加。
RBP 相对分子质量为21000,经肾小球滤过后绝大部分被近端肾小管重吸收并被分解,供组织利用,仅有少量从尿中排出。尿液中RBP浓度既与肾小球功能相关,又与肾小管的重吸收功能相关,是反映近端肾小管重吸收功能的敏感指标,并且随肾小管间质病变的严重程度增加,可间接反映肾小管间质病变的程度。研究发现,尿RBP浓度与肾间质纤维化具有明显相关性,是预测肾间质纤维化的理想指标。
Cys C相对分子质量小,可完全被肾小球滤过,并在肾小管上皮细胞降解,不回到血中。健康人群的尿Cys C极少,当发生肾小管损伤时,尿Cys C水平明显升高,故Cys C可作为肾小管损伤的早期标志物。尿Cys C分泌相对稳定,没有明显的24h昼夜节律的变化,24h时间内波动不足以影响实验结果,因此可检测随机尿,具有实用性。
NGAL 作为新近发现的肾小管损伤标志物之一,是lipocalin家族的成员,相对分子质量为25 000。正常情况下NGAL 可经肾小球自由滤过,绝大部分在近曲肾小管被重吸收,尿中含量极微。尿液中NGAL升高主要源于肾小管受到损伤刺激后由肾小管上皮细胞大量产生并分泌入尿,其含量可反映肾小管损伤程度。尿NGAL是CKD进展的独立预测因素。同时,NGAL还可以用于急性肾损伤(AKI)的早期诊断,效果优于血肌酐。
肾小管损伤标志物—AIM、BMGU、RBPU、UCysC
肾小球损伤标志物—mALB、TFU、IGU、AMGU
AKI的敏感标志物—NGAL
特殊肾病(多发性骨髓瘤肾病)—KAPU、LAMU
计算肾小球滤过率(eGFR)的标志物—血清CysC、血肌酐
白蛋白尿指标—ACR(尿微量白蛋白/尿肌酐)
国赛Omlipo和Aristo系列特定蛋白分析仪可检测以上各尿特定蛋白、肌酐等标志物,还可与尿有形成分、尿干化学分析仪组成尿液分析流水线,一管尿液覆盖80+个尿项目的检测,大大节省检验人员的操作步骤与时间。检测项目涵盖了肾脏病患者的筛查、评估和预后监测等各方面,可以帮助临床更全面的评估肾脏损伤情况。
更多产品信息,欢迎您3月16日-18日莅临重庆CACLP 国赛生物展台现场了解!



[1] https://vizhub.healthdata.org/gbd-results/
[2]https://www.healthdata.org/news-events/newsroom/news-releases/lancet-latest-global-disease-estimates-reveal-perfect-storm
[3] 中国成人慢性肾脏病及其并发症早期筛查临床路径专家建议(2023版)[J]. 中国实用内科杂志,2023,43(3):198-205.
[4] 糖尿病肾脏疾病早期预测与诊断专家共识[J]. 中华内科杂志,2021,60(6):522-532.
[5] 高万芹,高申,张静春. 检测尿胱抑素C对评估肾小管损伤的临床意义[J].中国实验诊断学,2012,16(10):1848-1850.

(作者:Xiaoling,编辑:Snow)
